子宮頸がんの治療ガイド。ステージ別の選択肢を詳しく解説

子宮頸がんと診断されたとき、多くの方は「これからどのような治療が始まるのか」「体にどのような影響があるのか」という大きな不安に直面されます。
子宮頸がんは、子宮の入り口である子宮頸部に発生するがんですが、現代の医療では非常に研究が進んでおり、ステージに応じた適切な治療を選択することで、根治を目指すことが十分に可能な病気です。
特に2020年代に入り、手術技術の向上や新しい薬物療法の登場、放射線療法の精度向上など、治療の選択肢は劇的に広がっています。
最も大切なのは、医師から提示される情報を整理し、ご自身のライフステージや将来への希望に合わせた方法を、納得して選ぶことです。
本コラムでは、子宮頸がんの治療の全体像から、各療法の具体的な内容、再発への備え、そして治療後の生活までを詳しく解説します。
治療の全体像とステージ
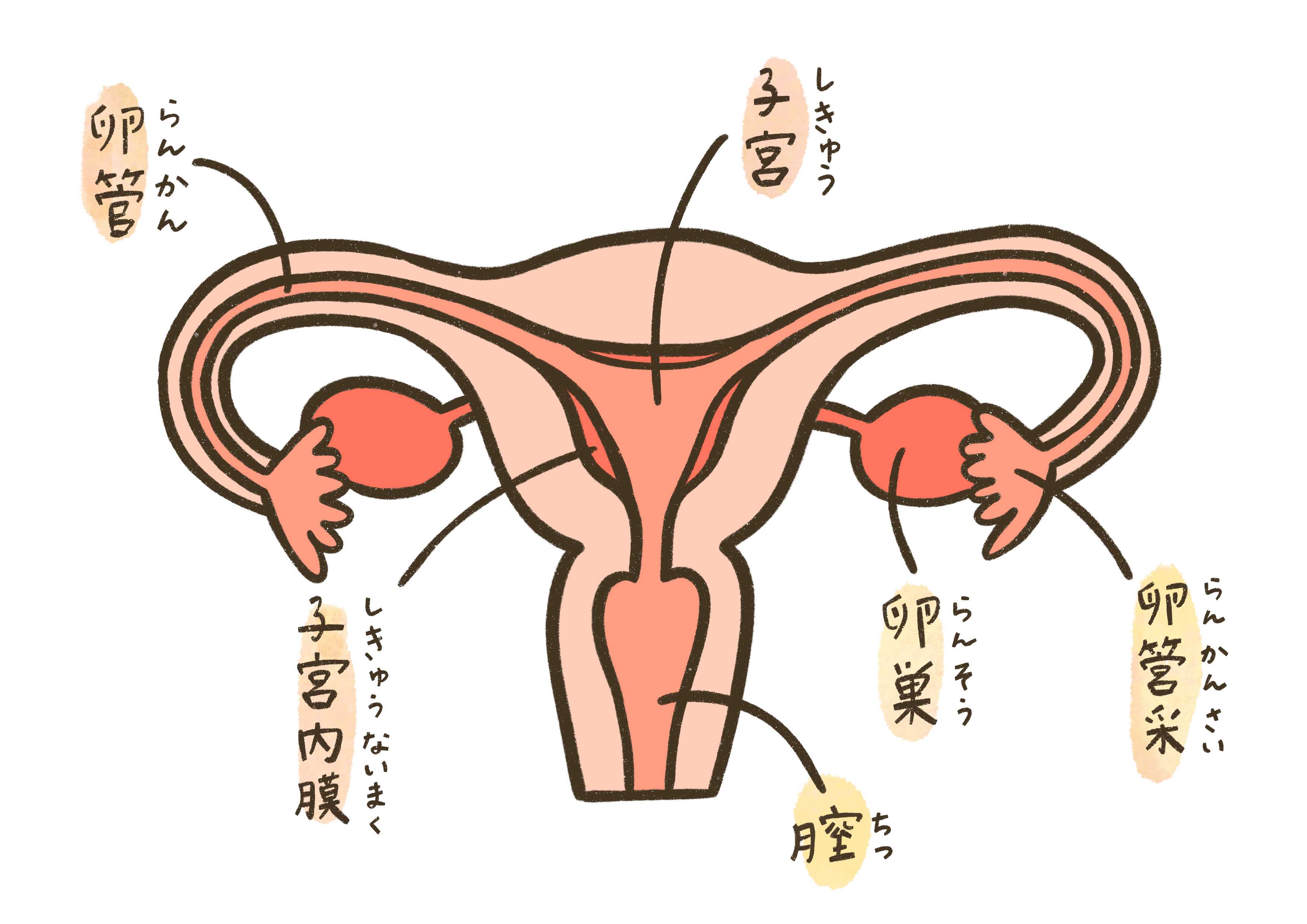
子宮頸がんとは
子宮頸がんは、子宮の入り口付近である子宮頸部に発生するがんです。
その多くはヒトパピローマウイルス(HPV)というウイルスの感染が関連していることがわかっており、がんになる前の段階である「異形成」を経て進行していきます。
初期の段階では自覚症状がほとんどないため、検診での早期発見が非常に重要になります。
がんが発生した場所から周囲の組織に広がる「浸潤」や、リンパ液や血液の流れに乗って別の場所に移動する「転移」の有無を確認することが、治療を組み立てる第一歩です。
子宮頸がんは、適切な治療を行えば比較的予後が良い疾患の一つとされていますが、そのためにはがん細胞のタイプ(組織型)や広がりを正確に把握することが欠かせません。
治療はステージによって決まる
治療方針を決定する上で、最も重要な基準となるのが「進行期(ステージ)」です。
ステージは、がんの広がりや周囲の臓器への浸潤、リンパ節への転移の有無を調べることで、0期からⅣ期までの段階で診断されます。
診断にあたっては、内診や腟鏡診に加えて、細胞を採取して調べる病理検査、さらにはMRIやCTといった画像検査を行い、がんの大きさと場所を正確に確認します。
一般的に、がんが子宮頸部にとどまっている早期であれば手術が検討されます。
がんが子宮の周囲に広がっている進行がんの場合は、放射線治療や抗がん剤を組み合わせた化学療法が中心となります。
治療法を決めるときは、ステージだけでなく、患者様の年齢、全身の状態、そして将来の出産の希望などを医師が総合的に判断します。
ステージ別の具体的な治療方針
進行期ごとの具体的な治療方針について、その目安を詳しく見ていきましょう。
まず、がんが上皮内にとどまっている0期や、ごく初期のⅠA1期では、がんが広がっている部分のみを切り取る円錐切除術が中心となります。
この段階であれば子宮を残すことが可能で、将来の妊娠への希望を叶えられる可能性が非常に高い時期といえます。
がんが子宮頸部にとどまっているものの、一定の大きさがあるⅠB期やⅡ期では、広汎子宮全摘出術などの手術療法、あるいは放射線治療のいずれかが選択されます。
どちらを選ぶかは、がんの組織型や全身の状態、さらには手術による後遺症のリスクなどを考慮して、慎重に判断されます。
がんが子宮を超えて骨盤の壁や腟の下部まで広がっているⅢ期や、近接する膀胱や直腸の粘膜に及んでいるⅣA期では、放射線治療と抗がん剤を併用する化学放射線療法が標準的な選択肢となります。
手術ではなく、放射線によって局所を叩きつつ、薬でその効果を高めるアプローチが推奨される段階です。
そして、肺や肝臓など遠くの臓器に転移が見られるⅣB期や再発した場合には、全身に効果を及ぼす薬物療法が主体となります。
ここでは、従来の抗がん剤に加え、免疫チェックポイント阻害薬や分子標的薬を組み合わせた最新の治療が積極的に検討されることになります。
外科手術
病変を切り取る手術(円錐切除術など)
初期の段階である上皮内新生物や、ごく初期のがん(ステージ0~ⅠAなど)では、子宮の入り口の一部だけを円錐状に切り取る「円錐切除術」が行われます。
この手術は診断を確定させるための検査としての側面と、治療としての側面の療法を持っています。
この術式の大きなメリットは、子宮そのものを残すことができる点です。そのため、将来の妊娠や出産を希望する方にとって非常に重要な選択肢となります。
手術時間も短く、体への負担も比較的少ないため、早期発見された場合には第一に検討される方法です。
ただし、切除した組織の端にがん細胞が残っていた場合などは、追加の手術や治療が必要になることもあります。
子宮を摘出する手術
がんがある程度進行している場合には、子宮全体を摘出する手術が必要になります。
これには「単純子宮全摘出術」や、子宮の周囲の組織やリンパ節まで広く切除する「広汎子宮全摘出術」があります。
がんを完全に取り除くための根治性が高い一方で、体への影響も考慮しなければなりません。
広汎子宮全摘出術は、子宮の周辺にあるパラメトリウムと呼ばれる組織や、骨盤内のリンパ節を広く切除します。
そのため、排尿を司る神経に影響が出て一時的に尿が出にくくなる「排尿障害」が起こったり、リンパの流れが滞ることで足のむくみ(リンパ浮腫)が生じたりするリスクがあります。
近年では、ロボット支援下手術の導入により、より精密で低侵襲な手術も行われるようになり、術後の回復を早める工夫が進んでいます。
妊孕性について
若年層の患者様にとって、治療後の「妊孕性(妊娠するための力)」をどう維持するかは切実な問題です。
以前は広範囲にがんが広がっている場合は子宮全摘出が一般的でしたが、現在は一定の条件を満たせば、子宮の体部を残して頸部だけを切除する「広汎子宮頸部切除術」が選択できるケースもあります。
この手術を行うことで、将来的に妊娠・出産を目指すことが可能になります。
ただし、すべての方に適応できるわけではなく、がんの大きさや進行度、組織型などを慎重に評価する必要があります。
主治医と将来のライフプランについて十分に話し合い、専門的な技術を持つ施設での検討を行うことが大切です。
放射線治療

外部照射と腔内照射
放射線治療は、高エネルギーの放射線を用いてがん細胞を攻撃し、死滅させる治療法です。
子宮頸がんは放射線に対する感受性が高く、進行がんの治療や術後の再発防止に幅広く用いられます。
主な方法には、体の外側から放射線をあてる「外部照射」と、腟の中からがんの近くに放射線源を挿入して直接あてる「腔内照射」の2種類があります。
外部照射では、骨盤全体の広い範囲を対象に放射線をあてます。一方、腔内照射はがんのある場所に集中的に強い放射線をあてることができるため、周囲の正常な臓器へのダメージを最小限に抑えつつ、高い効果を得ることができます。
これらを適切に組み合わせることが、子宮頸がんの放射線治療の基本となります。
化学放射線療法
放射線治療の効果をさらに高めるために、抗がん剤を併用する治療を「化学放射線療法」と呼びます。
抗がん剤には、放射線の感受性を高める働きがあり、単独の放射線治療よりも高い根治性が期待できるため、現在の進行がん治療における標準的な選択肢となっています。
治療期間は約1ヶ月から2ヶ月程度におよぶことが一般的ですが、手術が難しい症例であっても、この方法によって根治を目指すことが可能です。
副作用としては、治療中に出る下痢、腹痛、吐き気などの消化器症状や、白血球の減少といった血液の変化があります。
また、治療終了から数ヶ月から数年後に現れる晩期合併症として、腸閉塞や血尿、腟の萎縮などが起こることもありますが、現在は照射技術の高度化により、これらの後遺症を抑える取り組みが進んでいます。
今すぐ見る
薬物療法
抗がん剤(化学療法)
薬物療法、いわゆる化学療法は、抗がん剤を血流に乗せて全身に循環させ、がん細胞の増殖を抑える治療です。
主に放射線治療と併用する場合や、転移がある場合、あるいは再発した際の治療として用いられます。
子宮頸がんにおいて、抗がん剤は目に見えない小さな転移を叩いたり、主要な病変を小さくしたりする重要な役割を担っています。
中心となる薬剤は、シスプラチンなどのプラチナ製剤と呼ばれるグループです。これらを単独、あるいは他の薬剤と組み合わせて投与します。
副作用として吐き気や倦怠感、脱毛などが現れることがありますが、現在はこれらを和らげる「支持療法」も大きく進歩しており、以前に比べて副作用をコントロールしながら治療を継続しやすくなっています。
新しい治療選択肢
2020年代に入り、薬物療法には劇的な変化が訪れました。それが「免疫チェックポイント阻害薬」や「分子標的薬」の登場です。
これまでの抗がん剤が細胞分裂そのものを攻撃していたのに対し、これらの新しい薬は自身の免疫力を利用したり、がん細胞特有の分子を狙い撃ちにしたりします。
特に免疫チェックポイント阻害薬は、進行・再発の子宮頸がん治療において高い有効性が報告されており、2026年現在の診療においても欠かせない選択肢となりました。
これにより、従来の化学療法だけでは効果が十分でなかった患者様においても、長期にわたって病状を安定させることが期待できるようになっています。
薬の種類によって副作用の出方が異なるため、医師や薬剤師と密に連携し、体調の変化を適切に管理していくことが大切です。
再発への対応と緩和ケア

再発・転移が見つかったら
治療が一段落した後に、再びがんが現れることを再発と呼びます。
再発が見つかったとき、患者様やご家族は大きなショックを受けられますが、現代の医療では再発時であっても多角的なアプローチが可能です。
再発した場所が骨盤内に限定されているのか、それとも肺や肝臓など遠隔の臓器に転移しているのかによって方針が決められます。
以前に放射線治療を行っていない場所であれば放射線を追加することもありますし、新しい組み合わせの薬物療法を行うこともあります。
また、病変が局所にとどまっており、手術で取りきれると判断された場合には、外科的な処置が行われることもあります。
一つひとつの状況を正確に評価し、その時点で最も適切な組み合わせを選択することが、生活の質を保ちながら病気と向き合う鍵となります。
体と心のつらさを和らげる
「緩和ケア」は、末期の状態だけに行われるものではありません。
がんと診断されたときから、治療の副作用による体のつらさや、将来への不安といった心のつらさを和らげるために、治療と並行して行われるべきものです。
痛みがある場合には適切な鎮痛薬(オピオイドなど)を使用し、精神的なつらさにはカウンセリングや心理的なサポートを提供します。
緩和ケアチームの担当医や専門の医療スタッフに頼ることで、患者様だけでなくご家族もまた、一人で抱え込まずに治療を続ける力を得ることができます。
自分らしい生活を送り続けるために、心身の苦痛を最小限に抑えることは、医学的にも非常に大切です。
治療後の生活と経過観察

通院スケジュールと検査の内容
治療が無事に終了した後も、再発の有無を調べたり、後遺症のケアを行ったりするために、定期的な経過観察が必要になります。
一般的なスケジュールとしては、治療終了から最初の1年から2年は1ヶ月から3ヶ月に一度、3年目は3ヶ月から6ヶ月に一度、その後は徐々に間隔を空けながら、少なくとも5年、できればそれ以上の期間にわたって継続的に通院します。
通院時には、問診や内診、腟鏡診による視診のほか、必要に応じて細胞診、血液検査(腫瘍マーカー)、CTやMRIなどの画像検査を行います。
これらの検査を定期的に受けることで、万が一再発が起こった場合でも、早期に発見して適切な対応をとることが可能になります。
日常生活への復帰と後遺症へのケア
治療後の生活においては、後遺症と上手に付き合いながら、少しずつ元の生活リズムを取り戻していくことが大切です。
特に広汎子宮全摘出術や骨盤内への放射線照射を行った後は、リンパ浮腫や排尿障害、便秘などの消化器症状、性機能の変化などが起こることがあります。
リンパ浮腫に対しては、マッサージや弾性ストッキングの着用などのセルフケアが有効です。
また、卵巣を摘出したり放射線によって機能が失われたりした場合には、更年期障害のような症状が現れることがあり、ホルモン補充療法などの適切な対応が検討されます。
職場復帰や家事についても、無理をせず周囲の理解を得ながら、体調に合わせて進めていくことが肝要です。
自分一人で解決しようとせず、病院の看護師や理学療法士、あるいは患者会などのネットワークを活用し、情報を共有することも大きな助けとなります。
おわりに
子宮頸がんの治療は、以前に比べて格段に進化し、患者様一人ひとりの状況に合わせた「個別化」が進んでいます。
ステージや病状を正確に把握し、最善の治療法を医師と相談して決めていくプロセスは、これからの人生を前向きに生きるための土台となります。
もし治療の途中で不安や迷いが生じたときは、セカンドオピニオンを利用することも一つの有効な方法です。異なる視点からの意見を聞くことで、より納得感を持って治療に専念できることもあります。
あなたの体と未来を守るために、現代の医療ができることはたくさんあります。
自分一人で抱え込まず、家族や専門家、そして信頼できる情報を支えにして、一歩ずつ前に進んでいきましょう。



















