子宮体がんの症状とは?不正出血の特徴や治療について解説

子宮がんは、発生する場所によって大きく二つの種類に分けられます。子宮の入り口付近にできる子宮頸がんと、子宮の奥の方である子宮体部にできる子宮体がんです。
近年、日本人の女性の間で急速に増加しているのが後者の子宮体がんであり、その多くは子宮の内側を覆っている子宮内膜から発生するため、子宮内膜がんとも呼ばれます。
この病気の最大の特徴は、初期の段階から不正出血という分かりやすいサインが現れることです。そのため、自分自身の体の変化に注意を払い、異変を感じたときにすぐ婦人科を受診すれば、早期発見と根治が十分に可能ながんといえます。
一方で、月経不順や更年期の症状と思い込んで放置してしまうと、がんが進行し、子宮の外や他の臓器へ転移してしまうリスクも高まります。
本コラムでは、子宮体がんの基本的な仕組みから、見逃してはならない症状、発症のリスク要因、そして検査や治療の方法まで解説します。
子宮体がんの基礎知識
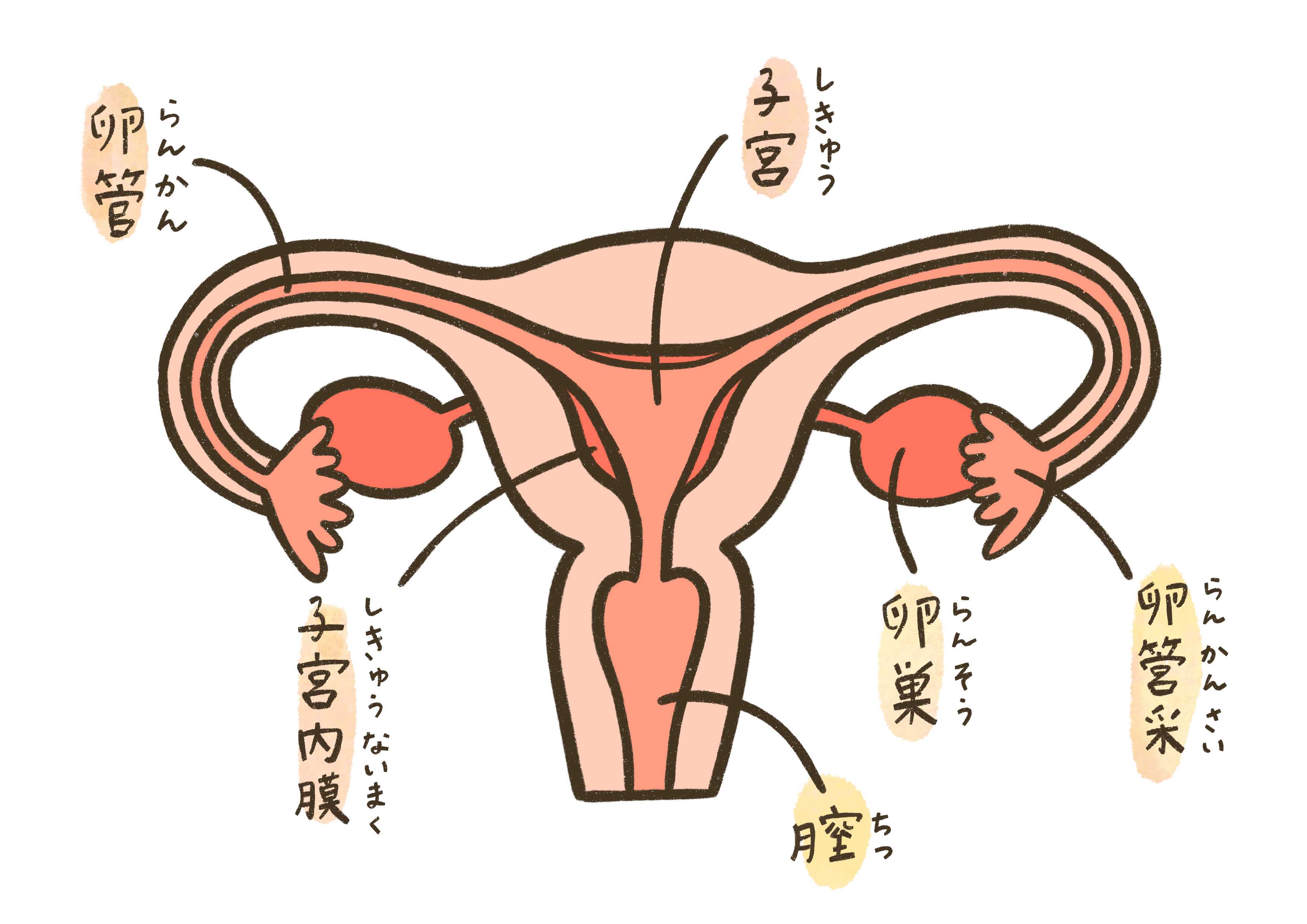
疾患の概要
子宮体がんは、子宮の本体部分である子宮体部の内側、子宮内膜という膜の組織から発生するがんです。
子宮内膜は月経周期に合わせて増殖と剥離を繰り返す場所ですが、ここで細胞が異常に増殖し、がん化することで病気が始まります。
統計的には40代後半から増加し始め、50代から60代の閉経前後の方に最も多く見られるのが特徴です。
かつて日本人の女性には子宮頸がんが多い傾向にありましたが、生活習慣の変化や食生活の欧文化などに伴い、現在は子宮体がんの患者数が増え続けています。
乳がんなどと同様に女性ホルモンの影響を強く受ける病気として知られており、正しい知識を持つことが予防と早期発見の第一歩となります。
発症の仕組み
子宮体がんが発生する主な原因には、女性ホルモンであるエストロゲン(卵胞ホルモン)が深く関わっています。
通常、女性の体ではエストロゲンとプロゲステロン(黄体ホルモン)という二つのホルモンがバランスを取りながら月経をコントロールしています。
しかし、何らかの理由でエストロゲンの刺激が過剰に、あるいは長期間にわたって続くと、子宮内膜が過剰に増殖し、がんが発生しやすい状態になります。
具体的には、閉経に向けてプロゲステロンの分泌が減少する時期や、排卵がスムーズに行われない状態などがこれに当たります。
また、エストロゲンの影響とは無関係に発生するタイプの子宮体がんもあり、こちらは高齢者に多く、比較的進行が早い傾向があるため、年齢を問わず注意が必要です。
がんは最初、子宮の内膜にとどまっていますが、時間の経過とともに子宮の筋肉の層(子宮筋層)へと深く入り込み、さらには骨盤内のリンパ節や卵巣、あるいは肺などの遠くの臓器へと広がっていく性質を持っています。
子宮体がんの症状

初期に現れやすい症状
子宮体がんを疑う上で、最も重要かつ頻度の高い初期症状は不正出血です。患者様の約9割にこの症状が見られるといわれており、早期にがんを見つけるための最大のヒントとなります。
不正出血とは、通常の月経(生理)以外の時期に起こる出血のことです。
閉経後の方であれば、本来あるはずのない出血が少量であっても見られた場合は、非常に重要なサインとなります。
また、閉経前の方であっても、月経の期間が以上に長い、月経ではない時期に出血がある、あるいは月経不順が続くといった場合は注意が必要です。
出血の色は真っ赤な血だけでなく、茶褐色のおりものや、ピンク色の水っぽいおりものとして現れることもあります。
多くの女性が「更年期だから生理が乱れているだけだろう」と考えて受診を遅らせてしまいがちですが、この自己判断が病気の進行を許してしまうことにつながります。
特に、子宮体がんの出血は痛みや痒みを伴わないことが多いため、痛みがないからといって安心せず、出血の有無そのものに注目することが大切です。
進行時の症状
がんが子宮の筋肉の層に深く浸潤したり、子宮の外まで広がったりして進行してくると、不正出血以外の症状も現れ始めます。
代表的なものとして、下腹部の痛みや、腰の痛み、骨盤周辺の違和感が挙げられます。
これらは、腫瘍が大きくなって周囲の臓器を圧迫したり、神経に触れたりすることによって起こります。
さらに進行すると、腹水が溜まってお腹が張った感じ(腹部膨満感)がしたり、排尿の異常や便秘が見られたりすることもあります。
また、がん細胞がエネルギーを消費するため、急激な体重減少や全身の倦怠感が生じることもあります。
これらの症状が出ている時期には、がんはすでにステージが進んでいる可能性が高いと考えられます。
子宮体がんは、子宮内という袋状の組織の中に発生するため、初期には外見上の変化や強い痛みが出にくい疾患です。
だからこそ、進行時の症状が出る前の、わずかな出血の段階で受診することの重要性が強調されます。
子宮体がんのリスク要因

ホルモンと年齢
子宮体がんの発症リスクに最も大きく影響するのは、先述したエストロゲンという女性ホルモンの状態です。
一生のうちでエストロゲンにさらされる期間が長い人、つまり初経が早い、閉経が遅い、出産経験がない、あるいは少ないといった方は、リスクが相対的に高まると考えられています。
また、年齢も重要な因子です。閉経前後の50歳から60歳代に発症のピークがあるため、この年代で不正出血があった場合は、まず子宮体がんを疑って検査を受けるべきです。
また、乳がんの治療などでタモキシフェンというホルモン剤を長期間使用している場合や、エストロゲンのみを補充するホルモン療法を受けている場合も、子宮内膜への刺激が強まるため、定期的な婦人科でのチェックが欠かせません。
遺伝と生活習慣
生活習慣の中でも、肥満は子宮体がんの極めて強力なリスク要因です。
脂肪組織にはエストロゲンを作り出す働きがあるため、肥満の状態にあると、体内でのエストロゲン濃度が高い状態が続きやすくなります。
これに加えて、高血圧や糖尿病といった持病がある方も、発症リスクが高まることが統計的に明らかになっています。
欧米化された高脂肪な食事や運動不足といった生活の乱れは、肥満を介してがんの原因となり得ます。
遺伝的な要因については、リンチ症候群と呼ばれる遺伝性のがん家系の型において、子宮体がんや大腸がんが発生しやすいことが知られています。
もし家族の中に若くして子宮体がんや大腸がんにかかった方が複数いる場合は、遺伝的な背景を考慮した細やかな診察や相談が必要になることがあります。
これらのリスク要因を自分自身がどの程度持っているかを知ることは、日々の健康管理の指針となります。
今すぐ見る
検査と診断

検査の種類
婦人科を受診した際、子宮体がんを調べるために最初に行われるのが、問診と内診、そして超音波検査(エコー検査)です。
超音波検査では、腟の中から器具を挿入して、子宮内膜の厚みを測定します。
閉経後であるにもかかわらず内膜が厚くなっている場合は、がんや前がん状態の疑いがあるとして、さらに詳細な検査へと進みます。
診断を確定させるために不可欠なのが、子宮内膜細胞診と子宮内膜組織診です。
これは子宮の中に細い器具を入れ、内膜の細胞や組織を直接採取して、顕微鏡でがん細胞の有無を調べる検査です。
子宮頸がんの検診に比べて、子宮の奥まで器具を入れる必要があるため、人によっては痛みを伴うことがありますが、診断のためには避けて通れない非常に重要な検査です。
もし外来での採取が困難な場合や、より正確な結果が必要な場合は、麻酔をかけて子宮の内側を削り取る子宮内膜掻爬(そうは)術が行われることもあります。
検査結果が出たら
検査の結果、がん細胞が確認されると、次にがんの広がりや性質を分類し、ステージ(病期)を確定させるための画像診断が行われます。
MRI検査は、がんが子宮の筋肉の層にどの程度食い込んでいるかを確認するのに優れており、CT検査はリンパ節や肺、肝臓などへの転移の有無を調べるために用いられます。
子宮体がんの診断結果には、細胞の顔つきを表す「組織型」も含まれます。
最も多いのは類内膜がんですが、中には漿液性がんや明細胞がんといった、比較的進行が早く注意が必要なタイプもあります。
これらの情報を総合的に判断して、Ⅰ期からⅣ期までのステージが決定され、それに基づいた最適な治療プランが提案されます。
診断結果の解釈については、担当の専門医から十分な説明を受け、内容を正しく理解することが、納得して治療に臨むための鍵となります。
治療の方法
外科手術
子宮体がんの治療において、最も基本となるのは手術療法です。
がんの広がりに関わらず、基本的には子宮本体、両側の卵巣、および卵管を摘出することが標準的な内容となります。これは、子宮体がんが卵巣へ転移しやすいため、あるいは卵巣がエストロゲンの供給源となっているためです。
がんの進行度やステージによっては、骨盤内や腹部の大動脈周囲にあるリンパ節を一緒に取り除くリンパ節郭清(かくせい)が行われます。これにより、目に見えない転移の有無を確認し、術後の再発リスクをより正確に判断することが可能になります。
近年では、早期のがんに対しては腹腔鏡手術やロボット支援下手術などの低侵襲な方法も普及しており、傷口が小さく、術後の回復が早いというメリットがあります。
また、若年の患者様で、将来の妊娠や出産の希望を強く持たれている場合には、がんの程度が極めて初期であるなどの厳しい条件を満たせば、子宮を摘出せずに高用量のホルモン剤(プロゲステロン製剤)を用いてがんを消失させる治療法を検討することもあります。
放射線治療と薬物療法
手術が困難な場合や、手術後の検査結果から再発のリスクが高いと判断された場合には、放射線治療や薬物療法(化学療法)が組み合わされます。
放射線治療は、骨盤内に放射線を照射してがん細胞を攻撃する方法です。特に高齢の方や持病などで手術の負担が大きい場合に、手術に代わる治療として選ばれることもあります。
薬物療法は、抗がん剤を点滴などで全身に投与し、微小な転移や残っているがん細胞を死滅させることを目的とします。
現在の医療では、従来の抗がん剤だけでなく、免疫チェックポイント阻害薬や分子標的薬といった新しい薬剤の利用も進んでおり、再発した場合や進行した状態であっても、高い効果を期待できるようになっています。
また、エストロゲンを抑えるホルモン療法が補助的に行われることもあります。
これらの治療法は、患者様の全身状態や生活の質を考慮しながら、最適な組み合わせが選択されます。
早期発見のためにできること

検診の重要性
多くの女性が「毎年子宮がん検診を受けているから安心だ」と考えていますが、ここで注意が必要な点があります。
自治体などで行われる一般的な「子宮がん検診」は、多くの場合、子宮の入り口を調べる子宮頸がん検診のみを指しています。
子宮頸がんの検査では、子宮の奥に発生する子宮体がんを見つけることは難しいため、体がんのリスクをカバーできているわけではありません。
子宮体がんの検診は、症状がない方に対して一律に行うことは推奨されていませんが、先述したリスク要因(肥満、高血圧、出産経験がない等)がある方や、閉経前後で不安がある方は、定期的な婦人科受診の際に、エコー検査による内膜のチェックや、必要に応じた体がん検査を自分から相談することが大切です。
「頸がんの検査が陰性だったから大丈夫」と過信せず、体がんという別の疾患があることを意識しておくことが重要です。
日常生活でできること
早期発見のために日常でできる最も効果的な習慣は、自分の月経や出血の状態を記録し、観察することです。
カレンダーやスマートフォンのアプリなどを利用して、生理の周期、期間、出血の量や色、そして生理以外の時期に出血がなかったかをチェックしておくことが、異変にいち早く気づくための助けとなります。
また、生活習慣を見直すことも立派な予防策です。
バランスの取れた食事を心がけ、適切な体重を維持することは、エストロゲンの過剰な分泌を抑え、発症リスクを下げることにつながります。
特に、閉経後に急激に体重が増えた場合は、体内のホルモンバランスに変化が起きている可能性があるため、より注意深く自分の体と向き合う必要があります。
「いつもと違う出血があるけれど、もうすぐ止まるだろう」「痛みがないから大したことはないはずだ」といった油断を捨て、少しでも気になることがあれば、迷わず婦人科を受診しましょう。
おわりに
子宮体がんは、決して怖いだけの病気ではありません。
現代の医療は着実に進歩しており、早期発見さえできれば、多くの方が治療を経て、再び健やかな日常を取り戻しています。
この病気が発する「不正出血」というサインは、体からの大切なメッセージです。
診断や治療の過程では、不安や迷いが生じることもあるでしょう。そんなときは一人で抱え込まず、担当の医師や専門の医療スタッフ、そして家族に相談してください。



















